Dermatomiozita - cauze,simptome, clasificare, prevenire
AnteriorDermatomiozita(boala Wagner) este o boală de natură sistemică, în care sunt afectați mușchii netezi și striați, precum și pielea cu formare de edem și eritem. Dacă boala apare fără afectarea pielii, se numește polimiozită.
Dermatomiozita se poate dezvolta la reprezentanții ambelor sexe, indiferent de vârstă. Sunt descrise cazuri de boală Wagner la copii sub un an.
Cu toate acestea, dermatomiozita afectează cel mai adesea adolescenții cu vârsta cuprinsă între 10-14 ani, în acest caz este o formă juvenilă a bolii. Al doilea vârf de vârstă al bolii Wagner apare la vârsta de 45-60 de ani, astfel de pacienți sunt diagnosticați cu o formă secundară a bolii.
Conţinut
- 1 Clasificarea soiurilor și formelor
- 2 Motive pentru dezvoltarea bolii
- 3 Tabloul clinic
- 4 Cursul bolii
- 5 Metode de diagnostic
- 6 Metode de tratament
- 7 Tratament cu metode populare
- 8 Prevenire și prognostic
- 9 Fotografie
Clasificarea soiurilor și formelor
În medicină, soiurile de dermatomiozită sunt clasificate în funcție de mai multe caracteristici. După cum sa menționat deja, după origine, boala Wagner poate fi împărțită în dermatomiozită primară (juvenilă) și secundară (poraneoplastică).
În funcție de evoluția bolii, se disting formele acute, subacute și cronice ale bolii Wagner.
În timpul dermatomiozitei, se obișnuiește să se distingă trei perioade:
În plus, în timpul dermatomiozitei se disting trei etape de activitate - prima, a doua și a treia.
Motive pentru dezvoltareboala
Bolile virale pot provoca dezvoltarea dermatomiozitei.
Până în prezent, nu a fost posibilă identificarea cauzelor exacte ale bolii Wagner, astfel că boala este clasificată ca fiind multifactorială.
Factorul provocator în dezvoltarea dermatomiozitei este adesea bolile virale, în special, gripa, hepatita, infecția cu parvovirus etc. Legătura dintre dezvoltarea dermatomiozitei și infecția cu infecții bacteriene, de exemplu, borrelioza, nu este negata.
Au fost observate cazuri de dezvoltare a dermatomiozitei, ca reacție la vaccinare sau după administrarea unor medicamente pe cale parenterală.
Factorii care provoacă apariția bolii Wagner includ:
- Hipotermie și mai ales degerături;
- Insolație excesivă;
- Leziuni;
- Reacții alergice la administrarea de medicamente.
- Modificări hormonale, inclusiv în timpul sarcinii.
- La o treime din toți pacienții cu dermatomiozită, tumora este de natură malignă.
Tabloul clinic
În clinica dermatomiozitei, manifestările sindromului muscular și cutanat joacă un rol principal. Organele interne sunt mai rar afectate de boala Wagner.
Sindromul muscular este cel mai caracteristic simptom al dermatomiozitei. În stadiul incipient, se observă durere și slăbiciune la nivelul mușchilor. Cel mai adesea, sindromul cu dermatomiozită se manifestă în mușchii gâtului și părțile proximale ale brațelor și picioarelor.
Slăbiciunea musculară în dermatomiozită poate fi atât de pronunțată încât pacientul este lipsit de capacitatea de a-și ține capul în mod independent, de a se ridica din pat, de a se mișca, adică de a efectua orice acțiune elementară, pacientul are nevoie de ajutor.
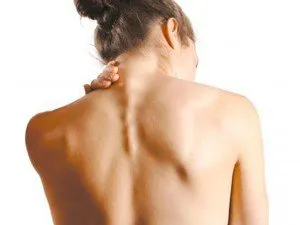
Dermatomiozita este însoțită de slăbiciune musculară.
În cursul sever al bolii Wagner, se accentuează semnificativlimitarea mobilitatii, mersul devine imposibil.
Cu boala Wagner, se poate observa o creștere a volumului grupelor musculare afectate (din cauza edemului), compactarea acestora. În timpul palpării, pacienții observă sensibilitate.
La pacienții cu dermatomiozită, se observă adesea leziuni ale mușchilor faringelui, ceea ce complică foarte mult procesul de alimentație. Când diafragma și mușchii intercostali sunt afectați de dermatomiozită, există o ventilație insuficientă a plămânilor, ceea ce provoacă dezvoltarea proceselor stagnante și a pneumoniei.
Sindromul cutanat cu dermatomiozită se caracterizează prin apariția eritemului pe zonele deschise ale corpului - pe față, gât, în zona articulațiilor. Pielea pacienților cu dermatomiozită este umflată, violet-violet.
Un sindrom caracteristic dermatomiozitei este apariția punctelor dermatomiozitei. Aceasta se numește apariția eritemului pleoapei în combinație cu umflarea pleoapei inferioare și pigmentarea.
Sindromul articular din boala Wagner nu este foarte frecvent si, in cele mai multe cazuri, se manifesta prin artralgii, ca si in sindromul Sweet.
Leziunile organelor viscerale în dermatomiozită sunt rare. Mai des decât alte organe, mușchiul inimii este surprins. Acest lucru se manifestă printr-o bătăi accelerate ale inimii, tonuri terne, apariția unui suflu sistolic la vârf. În cazuri rare, pe fundalul dermatomiozitei, se dezvoltă o leziune difuză a mușchiului inimii cu o imagine severă a insuficienței cardiace.
Ceva mai des, cu boala Wagner, se dezvoltă patologii ale organelor respiratorii, care apar în legătură cu înfrângerea mușchilor intercostali și diafragmatici prin dermatomiozită. Pneumonia se dezvoltă ca urmare a hipoventilației plămânilor. Trebuie spus că complicațiile pneumonice (dezvoltarea pleureziei, abcesele) ale dermatomiozitei sunt o cauză frecventă a rezultatului fatal al bolii.
Disfagia este observată atunci când organele tractului gastrointestinal sunt afectateprogresează pe măsură ce boala progresează. Întreruperea procesului de deglutiție în dermatomiozită este asociată cu afectarea mușchilor faringelui.
Din partea sistemului nervos, pacienții cu dermatomiozită prezintă parestezie, reflexe tendinoase scăzute și hiperalgezie. În ceea ce privește parestezia, această afecțiune este, de asemenea, caracteristică mușcăturilor de păianjen și crioglobulinemiei.
Simptomele generale ale dermatomiozitei sunt o scădere a greutății corporale, unii pacienți au anorexie severă, temperatura corpului crescută constant.
Cursul bolii
Cursul bolii Wagner este de tip val și progresiv. În forma acută de dermatomiozită, se observă febră, simptome în creștere rapidă de deteriorare a mușchilor striați, erupții cutanate pe scară largă pe piele și deteriorarea progresivă a organelor interne.
În absența tratamentului, decesul apare la pacienții cu o formă acută de dermatomiozită în 2-12 luni de la debutul bolii. Cauza morții, cel mai adesea, este pneumonia de aspirație, insuficiența renală sau cardiacă. Tratamentul început în timp util face posibilă oprirea procesului patologic în dermatomiozita acută și chiar obținerea remisiunii clinice.
În cursul subacut al bolii Wagner, simptomele cresc încet, tabloul clinic complet al dermatomiozitei începe să se manifeste la 1-2 ani de la debutul bolii.
Procesul subacut al bolii Wagner începe cu slăbiciune musculară progresivă treptat, mai rar, debutul bolii se caracterizează prin apariția unui sindrom de piele. În absența tratamentului, prognosticul pentru această formă de dermatomiozită este nefavorabil. Terapia modernă vă permite să faceți față manifestărilor bolii și să obțineți o remisiune stabilă.
Dermatomiozita cronică apare ciclic, boala durează ani de zile. Organe interne în acest cazpractic nu sunt afectate, prognosticul pentru această formă a bolii este întotdeauna favorabil.
Metode de diagnosticare
Trebuie remarcat faptul că diagnosticul de dermatomiozită este destul de semnificativ, în ciuda faptului că tabloul clinic este destul de pronunțat.
Un diagnostic corect este adesea precedat de unul fals. Mai mult, cu sindromul muscular pronunțat, se fac adesea diagnostice neurologice, iar cu simptome cutanate – dermatologice.
Pentru a oferi diagnosticul corect al bolii Wagner, sunt utilizate 7 criterii de diagnostic:
- Slăbiciune musculară progresivă.
- O creștere a concentrației uneia sau mai multor enzime musculare serice.
- Detectarea modificărilor miopatice în timpul electromiografiei.
- Identificarea unei imagini tipice în timpul examinării histologice a unei biopsii musculare.
- Creșterea concentrației de creatină în urină.
- Reducerea manifestărilor de slăbiciune musculară la utilizarea corticosteroizilor.
În prezența primei și a oricăror trei dintre imaginile de sub criterii, se poate pune cu siguranță un diagnostic de dermatomiozită. Dacă pacientul are primul și oricare dintre următoarele două criterii, atunci vorbim de dermatomiozită probabilă, iar dacă, pe lângă primul, este prezent doar unul dintre criteriile enumerate mai jos, diagnosticul de dermatomiozită este considerat posibil.
Metode de tratament
Tratamentul dermatomiozitei are ca scop restrângerea procesului în formele acute și subacute și obținerea remisiunii în cursul cronic al bolii.
Prednisonul este utilizat pentru a trata dermatomiozita.
Principalul medicament utilizat pentru tratarea dermatomiozitei este prednisonul. În stadiul inițial al tratamentului, care durează până la trei luni, prednisolonul se administrează în doze mari.Apoi doza este redusă constant la nivelul de întreținere. Este necesar să se efectueze o terapie de susținere, care ar trebui să dureze câțiva ani, anularea luării de medicamente este posibilă numai dacă există o absență persistentă a semnelor clinice și de laborator ale bolii. Acest medicament este utilizat și în tratamentul sindromului Sharp, pseudoxantomului elastic, bolii Lever etc.
În absența efectului în tratamentul dermatomiozitei cu corticosteroizi sau în prezența contraindicațiilor pentru utilizarea lor, se prescriu imunosupresoare - metotrexat sau azatioprină. Aceste fonduri pot fi prescrise în combinație cu prednison, dacă este necesar, pentru a reduce doza de corticosteroizi luate.
În forma cronică de dermatomiozită, în prima etapă sunt prescrise doze moderate de prednisolon. Pe măsură ce doza de prednisolon scade, se prescriu suplimentar salicilați.
Pentru a preveni dezvoltarea contracturilor musculare în stadiile incipiente ale bolii, sunt indicate masajul și gimnastica terapeutică. Tratamentul balnear nu este recomandat.
Tratament cu metode populare
Dermatomiozita poate fi tratată prin metode de fitoterapie. Acestea trebuie utilizate ca tratament suplimentar pentru terapia bolii Wagner prescrisă de un medic.
Comprese din muguri de salcie pentru dermatomiozită. Într-un pahar se pune o lingură de muguri de salcie, apoi trebuie să turnați 100 ml de apă clocotită în acest vas. Timp de infuzie - 40 de minute, apoi se foloseste pentru a prepara comprese pe zonele pielii afectate de dermatomiozita. În loc de muguri de salcie, puteți lua aceeași cantitate de althea medicinal.
Ca remediu extern pentru tratamentul dermatomiozitei, puteți prepara un unguent din ierburi. Grăsimea de porc trebuie folosită ca bază de grăsime. Baza grasă trebuie topită și umplută cu material vegetal. Pentru tratamentpentru dermatomiozită, puteți folosi muguri de salcie zdrobiți, semințe de tarhon, iarbă de celandină. Amestecul finit se transferă în vase termorezistente și se pune timp de 5 ore în cuptor, unde se încălzește la o temperatură de 90-100 de grade. După aceea, unguentul trebuie filtrat și lăsat să se întărească. Păstrați produsul preparat la frigider, folosiți-l pentru a lubrifia pielea afectată de boala Wagner.
Un decoct de ovăz în lapte este recomandat pentru administrare orală în dermatomiozită. Pentru a pregăti remediul, trebuie să luați două pahare de fulgi de ovăz (nu fulgi). Trebuie să turnați cinci pahare de lapte clocotit peste crupe și să încălziți amestecul timp de treizeci de minute, punând recipientul într-o baie de apă. Strecurați laptele și luați o jumătate de pahar din el de trei ori pe zi. Cursul de tratament al dermatomiozitei cu decoct de ovăz în lapte este de o lună. Atunci trebuie să faceți o pauză pentru o astfel de perioadă și să efectuați din nou cursul.
Pentru boala Wagner este util să se ia decocturi din frunze de lingonberry sau conuri de hamei.
Prevenire și prognostic
Înainte de utilizarea pentru tratamentul dermatomiozitei, prognosticul acestei boli a fost extrem de nefavorabil. Rezultatul fatal în decurs de 1-5 ani a apărut la 65% dintre pacienții cu boala Wagner. Utilizarea prednisolonului a făcut posibilă îmbunătățirea semnificativă a prognosticului. Metodele moderne de tratament în majoritatea cazurilor fac posibilă suspendarea proceselor atrofice și obținerea remisiunii.
Nu există o prevenire specifică a dermatomiozitei, deoarece această boală este multifactorială. Pacienții cu boala Wagner ar trebui să fie sub supraveghere medicală o perioadă lungă de timp. Prevenirea secundară a dermatomiozitei constă în tratament activ și terapie de susținere.
Fotografie
UrmătorulCitește și:
- Gastrita la pisici cauze și simptome, tratament și prevenire, cu ce să hrănești Murkote despre pisici și pisici
- Crăpături ale pielii - cauze, simptome, tratament, prevenire, prognostic
- Varice cauze, simptome și tratament
- Fisura anale cronică cauze, simptome și tratamentul fisurii anale
- Hemoroizi după naștere: cauze, simptome, tratament, ce trebuie făcut